Содержание
Молоко коровье при панкреатите
Коровье молоко является продуктом, обладающим высокой питательной и энергетической ценностью, прекрасными вкусовыми качествами. В нем содержатся несколько видов белков, жиры и специфический углевод – лактоза, которая участвует в работе сердца, печени, головного мозга, необходима для развития нервной системы. Кроме того, в молоке немало ценных микроэлементов и витаминов. Но если ранее коровье молоко считалось чрезвычайно целебным, и стакан его рекомендовали выпивать ежедневно, то сейчас взгляды на целесообразность включения молока в меню различных групп больных коренным образом поменялось. Цельное коровье молоко в качестве напитка рекомендуется не использовать в питании людей, страдающих заболеваниями системы пищеварения. И больные панкреатитом не являются исключением.
Дело в том, что способность к перевариванию молока с возрастом уменьшается, и взрослые по сравнению с детьми хуже усваивают молоко. Еще хуже молоко переваривается при поражении поджелудочной железы, когда ее ферментативная активность резко падает. Так, для расщепления лактозы молока требуется фермент лактаза, источником которой является в том числе и поджелудочная железа, для расщепления жиров – липаза и т.д. В результате неполноценной переработки молока в пищеварительном тракте оно практически не усваивается, теряется его полезность. Более того, плохо переваренное молоко вызывает метеоризм, боли в животе и может спровоцировать развитие приступа панкреатита.
Так, для расщепления лактозы молока требуется фермент лактаза, источником которой является в том числе и поджелудочная железа, для расщепления жиров – липаза и т.д. В результате неполноценной переработки молока в пищеварительном тракте оно практически не усваивается, теряется его полезность. Более того, плохо переваренное молоко вызывает метеоризм, боли в животе и может спровоцировать развитие приступа панкреатита.
Однако молоко все же может быть включено в питание пациентов с панкреатитом для приготовления различных блюд при соблюдении ряда условий. Использование его в рационе необходимо не только для восполнения потребности организма в основных пищевых макро- и микроэлементах, но и для улучшения вкусовых качеств приготовленных блюд, что повышает аппетит, улучшает настроение и самочувствие больных и ускоряет реабилитацию.
Коровье молоко при остром панкреатите и обострении хронического
Для быстрейшего восстановления функции поджелудочной железы питание через рот должно начинаться в как можно более ранние сроки. И уже через 2-3 дня после приступа панкреатита можно вводить протертые молочные каши и молочные кисели. Для их приготовления используется коровье молоко с жирностью от 1 до 2,5%, которое предварительно разводят пополам с водой. С 6 дня обострения в рационе появляется белковый паровой омлет, приготовленный на основе того же разбавленного молока.
И уже через 2-3 дня после приступа панкреатита можно вводить протертые молочные каши и молочные кисели. Для их приготовления используется коровье молоко с жирностью от 1 до 2,5%, которое предварительно разводят пополам с водой. С 6 дня обострения в рационе появляется белковый паровой омлет, приготовленный на основе того же разбавленного молока.
Коровье молоко при хроническом панкреатите
В период ремиссии заболевания молоко продолжают использовать только в блюдах, разбавляя его перед приготовлением водой. Неразбавленным можно использовать обезжиренное (1%) молоко. Расширяется ассортимент блюд, приготовленных на молоке – каши, кисели, омлет, крупяные супы. Его добавляют небольшими количествами (до 2 ст.л.) в картофельное пюре. Готовят с его помощью фруктовые и ягодные суфле, муссы, пудинги, которые следует есть не в качестве десерта, а в качестве легкого полдника или второго завтрака. Однако пить молоко по-прежнему нельзя. Не стоит и готовить молочные соусы.
При этом молоко необходимо приобретать пастеризованное или стерилизованное, поскольку приобретенное на рынке молоко не нормализовано по жиру и может содержать опасных бактерий.
Таким образом, при панкреатите коровье молоко используется только при приготовлении блюд и в разбавленном виде, либо обезжиренное. Общий объем молока (неразбавленного) за сутки не должен превышать 100-150 мл (к примеру, 60-70 мл на приготовление каши + 20-30 мл для омлета + 50 мл на мусс или кисель).
Об авторе материала
Рецепты с этим продуктом
Домашний йогурт
Запеканка из вермишели с мясом
Каша овсяная
Каша манная
Капуста цветная, запеченная под омлетом
Омлет в духовке
Крем-суп с креветками
Суп рисовый молочный
Суп кабачково-геркулесовый молочный с яйцом
Омлет белковый на пару
Каша рисовая с тыквой в горшочке
Прополис с молоком
Похожие продукты
Ряженка
Простокваша
Кефир
Йогурт
Молоко козье
Сыворотка
Сметана
Мороженое
можно ли пить козье молоко и есть молочные продукты с прополисом при таком заболевании или нет, отзывы
Острый и хронический панкреатит — довольно распространенные в современном мире диагнозы. Этот недуг не жалеет ни взрослых, ни детей, а потому одним из важных вопросов является способ лечения. Немаловажное знание играют даже не действия докторов и прописываемые медикаменты, сколько правильный образ жизни и соответствующее питание. В этой статье мы расскажем о том, разрешается ли при таком диагнозе пить молоко и вводить в повседневный рацион молочные продукты, не опасно ли это, и как это делать правильно.
Этот недуг не жалеет ни взрослых, ни детей, а потому одним из важных вопросов является способ лечения. Немаловажное знание играют даже не действия докторов и прописываемые медикаменты, сколько правильный образ жизни и соответствующее питание. В этой статье мы расскажем о том, разрешается ли при таком диагнозе пить молоко и вводить в повседневный рацион молочные продукты, не опасно ли это, и как это делать правильно.
О заболевании
Панкреатит представляет собой острый воспалительный процесс, протекающий в поджелудочной железе. В это время продуцируемые ею ферменты не могут попасть в двенадцатиперстную кишку, как это задумано природой, а становятся активными прямо внутри железы, что постепенно разрушает ее. Фактически поджелудочная начинает переваривать сама себя. Самопереваривание связано с выбросом токсинов, которые проникают в кровоток и повреждают другие внутренние органы.
Острый панкреатит почти всегда нуждается в неотложной стационарной помощи. Хронический вне обострений лечится на дому. Острые периоды проявляются болью в центральной части эпигастральной области. Болевые приступы сильные, внезапные, присутствующие почти постоянно в верхней части живота с прострелами влево. Если открывается рвота, то она сильная, с желчью. После рвоты человек не испытывает облегчения.
Острые периоды проявляются болью в центральной части эпигастральной области. Болевые приступы сильные, внезапные, присутствующие почти постоянно в верхней части живота с прострелами влево. Если открывается рвота, то она сильная, с желчью. После рвоты человек не испытывает облегчения.
Кожные покровы могут пожелтеть, так проявляется механическая желтуха, развивающаяся из-за нарушения механизмов оттока желчи, моча становится темной, а каловые массы, наоборот, светлеют.
Для лечения существует масса медикаментозных средств, которые по назначению доктора нужно принимать в соответствии с инструкцией. Но особые требования касаются режима питания. Так, для больных панкреатитом существует специально разработанная диета, названная по имени создателя — диета по Певзнеру № 5. Она описывает разрешенные и запрещенные продукты. Молоко в этой инструкции по питанию отнесено к категории разрешенных.
Как принимать?
Молоко при панкреатите хоть и разрешено, но должно быть жестко регламентировано количественно. Если небольшие объемы этого продукта могут принести ощутимую пользу больному панкреатитом человеку, то неконтролируемое обильное потребление способно спровоцировать обострение заболевания. Также не все молочные продукты одинаково хороши при соответствующем диагнозе.
Если небольшие объемы этого продукта могут принести ощутимую пользу больному панкреатитом человеку, то неконтролируемое обильное потребление способно спровоцировать обострение заболевания. Также не все молочные продукты одинаково хороши при соответствующем диагнозе.
Не стоит пить цельное молоко в чистом виде, оно тяжело переваривается организмом ребенка и взрослого, а также может стать причиной довольно распространенной пищевой аллергии на молочный белок. Не рекомендуется есть сметану и творог (особенно жирные) в отдельный прием пищи.
Но молоко может стать прекрасным ингредиентом для приготовления молочного супа, молочной каши, запеканки, омлета, можно также добавлять молоко в чай. Творог тоже может быть ингредиентом запеканки или легкого мусса к завтраку, сметану можно положить в суп или заправить ею салат.
Нельзя при панкреатите и холецистите есть мороженое, противопоказано сгущенное молоко. Следует отказаться от разноцветных и ароматных йогуртов, великое многообразие которых представлено сегодня на прилавках магазинов.
Все молочные продукты, которые подкрашены красителями и вкусно благоухают за счет ароматизаторов, а также продукты, срок хранения которых увеличен за счет присутствия консервантов, противопоказаны.
Чтобы принимать молочные продукты при соответствующих диагнозах правильно, и не навредить организму, важно знать некоторые ключевые правила.
- Молоко, если захочется его выпить в чистом виде, должно быть ограничено половиной стакана в сутки для взрослого. Детям в чистом виде продукт не дают.
- Кисломолочные продукты, такие как кефир, ряженка, термостатный йогурт должны приниматься не в качестве перекуса и не вдогонку за основным приемом пищи, а в качестве крайнего вечернего приема, например, за пару часов до отхода ко сну.
- Любые молочные продукты (и особенно это касается кисломолочных!) нужно добавлять в рацион не раньше, чем минует две недели после окончания острого периода заболевания или обострения хронической его формы.
- Творог при желании и большой любви к этому продукту должен вводиться в составе готовых блюд, прошедших термическую обработку (хороший пример — запеканка).

Как пить после обострения?
Период после обострения при хроническом панкреатите или холецистите требует изменения привычного режима питания, даже если человек постоянно старается придерживаться рекомендованной лечебной диеты. В течение первых трех суток после приступа следует полностью исключить молочные продукты из рациона. Это касается и цельного молока, и блюд, приготовленных на нем.
На третьи сутки можно осторожно добавить в рацион небольшое количество каши без сливочного масла на молоке, наполовину разбавленном водой. Желательно выбирать молоко невысокой жирности — 1,5 или 2,5%. К 6-7 суткам после приступа или обострения разрешается варить кашу на молоке указанной жирности без предварительного разведения водой.
Обезжиренный творог добавляют в рацион через неделю после обострения. Количество не должно быть слишком большим, будет достаточно первой порции в 40-50 граммов (для взрослого). На 8 сутки разрешается готовить паровой омлет с добавлением молока.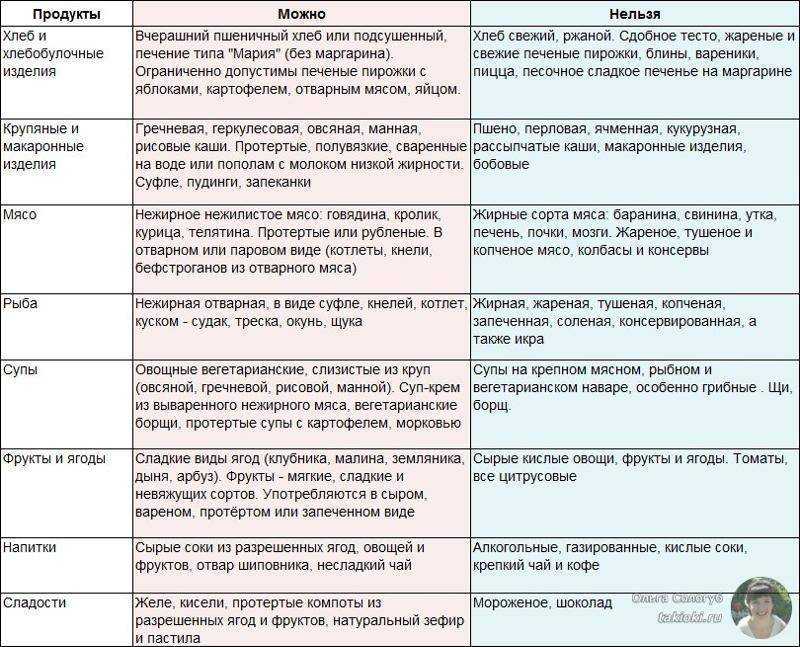
При стойкой ремиссии уже через 14 суток можно кушать термостатный йогурт, пить ряженку и кефир. Первым из кисломолочных продуктов вводят нежирный кефир, и постепенно переходят на ряженку. Начальное количество кисломолочного напитка — не более одной четвертой части стакана. Количество увеличивают постепенно.
Через две недели после обострения разрешается в малых количествах вводить сливочное масло, но не есть его в чистом виде, а добавлять в кашу или омлет.
На любой стадии периода восстановления важно следить за своим самочувствием.
Если введенный продукт вызывает дискомфортные ощущения, признаки несварения, газообразования, следует прекратить его прием и временно отказаться от определенного молочного продукта до полного восстановления функций поджелудочной железы.
Особенности лактазной недостаточности
Ткани поджелудочной железы при воспалении повреждаются, и даже после того, как острая стадия недуга остается позади, им требуется время на восстановление. Поврежденная при панкреатите поджелудочная железа не может нормально функционировать, в первую очередь это проявляется ферментопатией — недостатком необходимых для здорового пищеварительного процесса ферментов. Без них пища может не усваиваться или усваивается не в полном объеме. Довольно часто развивается мальабсорбция, при которой нарушается процесс всасывания питательных веществ в кишечнике.
Поврежденная при панкреатите поджелудочная железа не может нормально функционировать, в первую очередь это проявляется ферментопатией — недостатком необходимых для здорового пищеварительного процесса ферментов. Без них пища может не усваиваться или усваивается не в полном объеме. Довольно часто развивается мальабсорбция, при которой нарушается процесс всасывания питательных веществ в кишечнике.
Нередко на фоне ферментопатии прогрессирует лактазная недостаточность. Из-за дефицита ферментов, способных расщеплять и перерабатывать содержащуюся в молоке лактозу, употребление молочных продуктов становится затруднительным.
Если такое случилось, человек будет испытывать постоянный дискомфорт в абдоминальной области, его будет изводить вздутие кишечника, приступы тошноты и нарушения стула. Лактоза из молока будет расщепляться только в толстом кишечнике, где образуется большое количество углекислого газа и водорода. В тонком отделе кишечника переваривания лактозы при ферментопатии не происходит.
Если такие симптомы появляются каждый раз после приема в пищу молока или молочных продуктов, стоит посетить врача, и, конечно, временно отказаться от молочных продуктов в своем рационе. Это нетрудно, поскольку молоко не считается жизненно важным продуктом, особенно для взрослых людей, у которых вообще нет биологической потребности в молоке.
Разновидности молока
Помимо традиционного коровьего продукта, человек, больной панкреатитом, может при желании добавить в свое меню и иные виды молока. В первую очередь речь идет о козьем. Козье молоко имеет несколько иной состав, и по праву считается более питательным, чем коровье. В состав лечебной диеты его можно вводить, но с некоторыми ограничениями:
- этот продукт должен присутствовать в рационе в небольшом количестве;
- молоко лучше вводить в состав готовых блюд, избегая потребления его в цельном виде;
- употребление козьего молока не уменьшает проявления лактазной недостаточности (это распространенный миф!), при ней и на козье молоко налагается ограничение;
- молоко коз пить следует теплым, предварительно продукт обязательно должен быть подвержен кипячению;
- перед первыми тремя приемами козьего молока в пищу его следует наполовину разводить водой;
- начальное количество продукта — не более трети стакана;
- даже если негативных проявлений продукт не вызывает, больному холециститом или панкреатитом разрешается употреблять в сутки не более 150 мл козьего молока.

Если при существующем диагнозе отсутствуют признаки лактазной недостаточности, с разрешения лечащего врача можно принимать порцию теплого козьего молока утром, спустя буквально полчаса после пробуждения.
Считается, что его состав обладает выраженным антибактериальным и противовоспалительным действием, что мягко помогает поврежденной поджелудочной железе и желчным путям в вопросах восстановления после воспаления.
Что можно приготовить?
Детальное и точное меню для человека с панкреатитом должен рекомендовать лечащий врач на основе базовой лечебной диеты Певзнера. Что касается блюд, содержащих молоко, то можно порекомендовать следующее:
- паровой омлет;
- молочное суфле;
- пудинг;
- творожную запеканку;
- картофельную запеканку с молоком;
- различные молочные каши;
- сырники;
- молочный суп;
- творожную пасту, мусс.
К тому же молоко можно добавлять в горячие напитки, за исключением кофе.
Лечебный эффект в народной медицине
Народная медицина приписывает молоку многочисленные полезные свойства, в том числе и при панкреатите. Так, в состоянии ремиссии предлагается пить молоко с прополисом. Считается, что такое сочетание очень хорошо действует на пораженную поджелудочную железу.
Нетрадиционная медицина рекомендует к 100 мл молока добавлять не более десяти капель домашней настойки прополиса либо же класть чайную ложку свежего измельченного прополиса на стакан кипящего молока. В обоих случаях смесь пьют теплой.
Перед тем как радостно броситься готовить такой напиток, обязательно посоветуйтесь с лечащим доктором. Дело в том, что польза молока несколько преувеличена, а вред прополиса недооценен. Для некоторых такая смесь может оказаться очень опасной.
Отзывы
Несмотря на то что продукт допустим для лечебного питания, многие пациенты, оставляя отзывы на тематических форумах в интернете, подчеркивают, что молоко им «не пошло». Ни молочные блюда, ни молочные продукты в отдельном виде не вызвали желаемого результата. У некоторых возникли осложнения и рецидив именно после употребления молочной продукции.
Ни молочные блюда, ни молочные продукты в отдельном виде не вызвали желаемого результата. У некоторых возникли осложнения и рецидив именно после употребления молочной продукции.
В то же время в диете Певзнера есть и другие продукты, которые не всем подходят. Так, многие больные панкреатитом не слишком хорошо относятся к утренней чашке напитка из цикория, рекомендованной лечебными мероприятиями, они заменяют ее чашкой чая с молоком, и очень довольны и вкусом, и собственным самочувствием.
Молоко опытные пациенты с хроническими формами недуга рекомендуют покупать в магазине, поскольку фермерский продукт жирнее, а потому опаснее для человека с заболеваниями желчного пузыря и поджелудочной железы. Если все-таки хочется купить молоко на рынке, его обязательно кипятят и принимают строго в разбавленном виде.
Можно ли пить козье молоко и ряженку при панкреатите, смотрите в следующем видео.
Диета при хроническом панкреатите: Инструкции по уходу
Пропустить навигацию
Обзор
Поджелудочная железа — это орган позади желудка, который вырабатывает гормоны и ферменты, помогающие вашему организму переваривать пищу. Иногда ферменты атакуют другую часть поджелудочной железы, что может вызвать боль и отек. Это называется панкреатит.
Иногда ферменты атакуют другую часть поджелудочной железы, что может вызвать боль и отек. Это называется панкреатит.
Хронический панкреатит может причинять боль большую часть времени. Вы можете уменьшить боль, отказавшись от алкоголя и придерживаясь диеты с низким содержанием жиров.
Ваш врач и диетолог могут помочь вам составить план питания, который не раздражает пищеварительную систему. Всегда консультируйтесь со своим врачом или диетологом, прежде чем вносить изменения в свой рацион.
Последующее наблюдение является ключевой частью вашего лечения и безопасности. Обязательно записывайтесь на все приемы и посещайте их, а если у вас возникнут проблемы, позвоните своему врачу. Также полезно знать результаты анализов и вести список лекарств, которые вы принимаете.
Как вы можете позаботиться о себе дома?
- Не употребляйте алкоголь.
 Это может усилить вашу боль и вызвать другие проблемы. Сообщите своему врачу, если вам нужна помощь, чтобы бросить курить. Консультации, группы поддержки, а иногда и лекарства могут помочь вам оставаться трезвым.
Это может усилить вашу боль и вызвать другие проблемы. Сообщите своему врачу, если вам нужна помощь, чтобы бросить курить. Консультации, группы поддержки, а иногда и лекарства могут помочь вам оставаться трезвым. - Спросите своего врача, нужно ли вам принимать таблетки ферментов поджелудочной железы, чтобы помочь вашему организму переваривать жиры и белки.
- Пейте много жидкости. Если у вас заболевание почек, сердца или печени и вам необходимо ограничить потребление жидкости, поговорите со своим врачом, прежде чем увеличивать количество потребляемой жидкости.
Соблюдайте диету с низким содержанием жиров
- Ешьте много небольших приемов пищи и закусок каждый день вместо трех больших приемов пищи.
- Выбирайте постное мясо.
- Ешьте не более 5–6½ унций мяса в день.
- Срежьте весь жир, который увидите.

- Ешьте курицу и индейку без кожи.
- Многие виды рыбы, такие как лосось, озерная форель, тунец и сельдь, содержат полезные жиры омега-3. Но избегайте рыбных консервов в масле, таких как сардины в оливковом масле.
- Запекайте, жарьте или жарьте мясо, птицу или рыбу вместо того, чтобы жарить их на масле или жире.
- Пейте или ешьте обезжиренное или нежирное молоко, йогурт, сыр или другие молочные продукты каждый день.
- Читайте этикетки на сырах и выбирайте сыры, содержащие менее 5 граммов жира на унцию.
- Попробуйте обезжиренную сметану, сливочный сыр или йогурт.
- Избегайте сливочных супов и сливочных соусов к макаронам.
- Ешьте нежирное мороженое, замороженный йогурт или шербет. Избегайте обычного мороженого.
- Ешьте цельнозерновые хлопья, хлеб, крекеры, рис или макароны.
 Избегайте продуктов с высоким содержанием жира, таких как круассаны, булочки, печенье, вафли, пончики, кексы, мюсли и хлеб с высоким содержанием жира.
Избегайте продуктов с высоким содержанием жира, таких как круассаны, булочки, печенье, вафли, пончики, кексы, мюсли и хлеб с высоким содержанием жира. - Приправляйте пищу травами и специями (например, базиликом, эстрагоном или мятой), обезжиренными соусами или лимонным соком вместо масла. Вы также можете использовать заменители масла, обезжиренный майонез или обезжиренную заправку.
- Попробуйте яблочное пюре, пюре из чернослива или банановое пюре, чтобы частично или полностью заменить жир при выпечке.
- Ограничьте употребление жиров и масел, таких как сливочное масло, маргарин, майонез и заправки для салатов, до 1 столовой ложки за один прием пищи.
- Избегайте продуктов с высоким содержанием жира, таких как:
- Шоколад, цельное молоко, мороженое, плавленый сыр и яичные желтки.
- Жареные или намазанные маслом продукты.
- Колбаса, салями и бекон.
- Булочки с корицей, пирожные, пироги, печенье и другая выпечка.

- Готовые закуски, такие как картофельные чипсы, батончики с орехами и мюсли, а также ореховая смесь.
- Кокос и авокадо.
- Узнайте, как читать этикетки продуктов питания, чтобы определить размер порции и ингредиенты. Фаст-фуд и полуфабрикаты часто содержат много жира.
Где можно узнать больше?
Перейти на https://www.healthwise.net/patientEd
Введите S950 в поле поиска, чтобы узнать больше о «Диета при хроническом панкреатите: рекомендации по уходу».
Диета при панкреатите | Columbia Surgery
Обзор | Причины | Генетика | Симптомы | Диагностика | Лечение | Авто пересадки островков | Диета | Прогноз | FAQ
Питание является жизненно важной частью лечения пациентов с панкреатитом. Основными целями нутритивной терапии при хроническом панкреатите являются:
- Предотвращение недоедания и дефицита питательных веществ
- Поддержание нормального уровня сахара в крови (избегайте как гипогликемии, так и гипергликемии)
- Профилактика или оптимальное лечение диабета, проблем с почками и других состояний, связанных с хроническим панкреатитом
- Предотвращение возникновения острого эпизода панкреатита
Для достижения этих целей важно, чтобы больные панкреатитом придерживались диеты с высоким содержанием белка и питательных веществ, включающей фрукты, овощи, цельнозерновые продукты, обезжиренные молочные продукты и другие источники нежирного белка. Воздержание от алкоголя и жирной или жареной пищи важно для предотвращения недоедания и боли.
Воздержание от алкоголя и жирной или жареной пищи важно для предотвращения недоедания и боли.
Оценка питания и диетические модификации производятся на индивидуальной основе, поскольку состояние каждого пациента уникально и требует индивидуального плана. Наша программа панкреатита предлагает диетическую и желудочно-кишечную поддержку для людей с панкреатитом.
Витамины и минералы
Пациенты с хроническим панкреатитом подвержены высокому риску недостаточности питания из-за мальабсорбции и истощения питательных веществ, а также из-за повышенной метаболической активности. На недоедание может дополнительно повлиять продолжающееся злоупотребление алкоголем и боль после еды. Дефицит витамина из-за мальабсорбции может вызвать остеопороз, проблемы с пищеварением, боль в животе и другие симптомы.
Поэтому пациентов с хроническим панкреатитом необходимо регулярно проверять на дефицит питательных веществ. Витаминотерапия должна основываться на этих ежегодных анализах крови. Как правило, поливитамины, кальций, железо, фолиевая кислота, витамин Е, витамин А, витамин D и витамин В12 могут быть добавлены в зависимости от результатов анализа крови.
Как правило, поливитамины, кальций, железо, фолиевая кислота, витамин Е, витамин А, витамин D и витамин В12 могут быть добавлены в зависимости от результатов анализа крови.
Если вы страдаете от недоедания, вы можете получить пользу от работы с нашим зарегистрированным диетологом, который поможет вам составить индивидуальный план диеты.
Риск диабета при хроническом панкреатите
Хронический панкреатит также приводит к тому, что поджелудочная железа постепенно теряет способность функционировать должным образом, что в конечном итоге приводит к утрате эндокринной функции. Это подвергает пациентов риску диабета 1 типа. Поэтому пациентам следует избегать рафинированного сахара и простых углеводов.
Ферментная добавка
Если прописаны ферменты поджелудочной железы, важно принимать их регулярно, чтобы предотвратить обострения.
Здоровая поджелудочная железа стимулирует высвобождение панкреатических ферментов, когда непереваренная пища достигает тонкой кишки. Эти ферменты присоединяются к желчи и начинают расщеплять пищу в тонком кишечнике.
Эти ферменты присоединяются к желчи и начинают расщеплять пищу в тонком кишечнике.
Поскольку ваша поджелудочная железа работает неоптимально, возможно, вы не получаете ферменты поджелудочной железы, необходимые для правильного переваривания пищи. Прием ферментов может помочь переваривать пищу, тем самым улучшая любые признаки или симптомы стеатореи (избыток жира в стуле или мальабсорбция жира). В свою очередь, это улучшит вашу способность лучше питаться, снизив риск недоедания.
Алкоголь
Если панкреатит был вызван употреблением алкоголя, следует воздержаться от употребления алкоголя. Если другие причины острого панкреатита были устранены и устранены (например, путем удаления желчного пузыря) и состояние поджелудочной железы нормализовалось, вы сможете вести нормальный образ жизни, но алкоголь по-прежнему следует принимать только в умеренных количествах (максимум 1 порция в сутки). день). При хроническом панкреатите наблюдается продолжающееся воспаление и мальабсорбция — пациенты постепенно теряют функцию пищеварения и, в конечном итоге, функцию инсулина, поэтому регулярное употребление алкоголя неразумно.





 Это может усилить вашу боль и вызвать другие проблемы. Сообщите своему врачу, если вам нужна помощь, чтобы бросить курить. Консультации, группы поддержки, а иногда и лекарства могут помочь вам оставаться трезвым.
Это может усилить вашу боль и вызвать другие проблемы. Сообщите своему врачу, если вам нужна помощь, чтобы бросить курить. Консультации, группы поддержки, а иногда и лекарства могут помочь вам оставаться трезвым.
 Избегайте продуктов с высоким содержанием жира, таких как круассаны, булочки, печенье, вафли, пончики, кексы, мюсли и хлеб с высоким содержанием жира.
Избегайте продуктов с высоким содержанием жира, таких как круассаны, булочки, печенье, вафли, пончики, кексы, мюсли и хлеб с высоким содержанием жира.